専門外来
※専門外来については、担当外来へご相談ください。
外来診療担当表
のみこみの外来
お茶や食べ物、お薬などが飲み込みにくかったりムセることはありませんか?
当院では、地域にお住まいの方や入院されている方の「口から食べること」への悩みに専門的に取り組んでいます。
摂食嚥下委員会は、「のみこみの外来」「摂食嚥下チーム」の2チームで構成されています。
内科医師・耳鼻科医師・作業療法士・看護師・管理栄養士・薬剤師・放射線技師・臨床検査技師、ケアマネージャーが、専門的な検査、診察を基に一人一人の摂食嚥下障害に応じた治療・リハビリテーション・指導を行います。
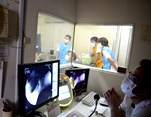
嚥下障害の原因を特定するために嚥下内視鏡検査(VE)、嚥下造影検査(VF)、CT検査などの画像検査の他、生化学検査、運動機能評価、栄養評価を行い、患者様一人一人に必要な解決策を提案します。
「おいしいものを最後まで口から」をモットーにチームで支援していきます。
のみこみの外来
外来での摂食嚥下に関する専門的な外来チームです。
完全予約制で、各種検査・診察から嚥下障害に対する治療・リハビリテーション・指導を行います。
また、医師が必要と判断した場合、短期的入院によるリハビリテーションや指導を行います。
まずは、下記までお問い合わせください。
診察日 :完全予約制(毎週火曜日 13時から)
お問い合わせ:下伊那赤十字病院 地域連携室
TEL 0265-36-5566
※後程担当者からお電話にて問診致します。
摂食嚥下チーム
入院での摂食嚥下障害に対する専門的支援チームです。
当院に入院される患者様全ての摂食嚥下障害に対して、検査・診察・リハビリテーション・指導を行います。
毎週水曜日の昼食時間に嚥下回診をおこない、早期発見と治療に臨みます。
また、退院時にはご本人様ご家族様、また関連する各医療機関・施設に情報を提供します。
画像検査の紹介
摂食嚥下障害が疑われる場合、早期の段階で嚥下内視鏡検査(VE)を行います。そのうえで、必要に応じて嚥下造影検査(VF)を行い、更に詳細な情報を得て治療に役立てます。
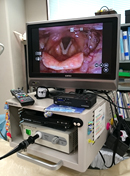
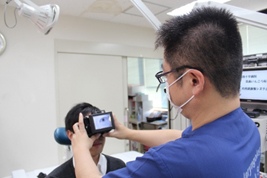
■嚥下内視鏡検査(VE:videoendoscopic examination of swallowing)
鼻腔から細い内視鏡を挿入して、のどの中の状態や飲み込む際の運動、食べものの流れを直接的に観察する検査です。
所要時間はおおむね20分程度で、外来診察室または病室で行うことができます。
普段実際に食べている食品を使って飲み込みに問題がないか診察します。
■嚥下造影検査(VF:videofluoroscopic examination of swallowing)
エックス線を用いて体の外からはわからない骨格、のど周辺の動きや食べものの流れを客観的に検査します。
所要時間はおおむね40分程度です。
嚥下内視鏡検査と併せて、より詳細な飲み込みの情報を得ることができます。
チームカンファランス
月に1回チームカンファランスを行い、回診の情報や、リハビリテーションの経過、現在の病態などの情報共有を行っています。また症例検討会を開き、常にチーム内のスキルアップを心がけています。
摂食嚥下障害への対応の紹介
検査で明らかになった障害に対して、
①食事姿勢の調整
②食事形態や栄養価の調整
③食事介助方法の検討
④口腔ケアの改善と指導
⑤嚥下に関する運動機能の改善
⑥嚥下機能以外の身体機能訓練
⑦道具(自助具)の検討・作製
を行い、可能な限り誤嚥を防ぎ口から食べることを目指します。
消化器外科専門外来
消化器(食道・胃・大腸・肝臓・胆嚢・膵臓など)の病気に対する検査や治療の相談を行います。健診のバリウム検査や便潜血反応検査で要精査になった方などの対応や方針を決めたりします。予約制ですが当日受付も可能です。
めまい外来
めまいはなぜおこるの?
めまいが内耳でおこる?
めまい外来ではどんなことをするの?
主な内耳性めまい
めまい外来診療時間 |
めまいはなぜおこるの?
- めまいにはいろいろな原因疾患があります。(内耳疾患、脳疾患、心疾患、その他)
- 内耳疾患がめまいの原因の多くを占めています。
そのなかで最も多いのが良性発作性頭位めまい症BPPVといわれています。
(BPPV:Benign Paroxysmal Positional Vertigo)
めまいが内耳でおこる?
- 「三半規管」ということばを聞いたことがありますか?
内耳にある体の平衡感覚(回転感覚)のセンサーです。
このセンサーは眼の動きと密接に関係しており、センサーの異常がめまいにつながります。
- また内耳には「蝸牛」という音感覚のセンサーもそなえています。
内耳性のめまいには難聴や耳鳴が伴うことがよくあります。
“内耳の上半分はバランス器官”
・内耳が目の動きを制御
・内耳の異常→眼球運動異常→めまい!
“内耳の下半分は音の器官”
・内耳の異常→難聴、耳鳴
めまい外来ではどんなことをするの?
- めまいの正しい診断、治療には耳鼻いんこう科検査が欠かせません。
- 上記“めまいが内耳でおこる?”のように内耳の三半規管は眼の動きと密接に関係しており、
眼球運動を検査することが内耳性めまいを診断する上でとても重要です。
”赤外線カメラによる高感度の眼球運動検査”
内耳(及び内耳に近い脳)の異常により
眼のゆれ“眼振”が観察されます。
- また上述のように内耳性めまいには“難聴を伴うこと”がよくあります。
突発性難聴やメニエール病の診断のため、聴力検査をおこないます。
- めまいの多くは内耳性ですが、命に関わる脳や心臓の病気ではないことを真っ先に診断します。
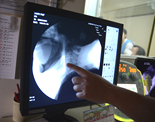
問診、神経学的診察、頭部画像診断(CTスキャン)をおこないます。
また、自律神経機能の検査を行うこともあります。
主な内耳性めまい
- 良性発作性頭位めまい症BPPV
- メニエール病MDおよび急性低音障害型感音難聴ALHL
- 突発性難聴SD
- 前庭神経炎VN
めまい外来診療時間 〔毎週木曜日 8:45~12:00〕
- 急なめまいの場合はめまい外来以外でも診療し、入院も対応しています。
- 詳細はお問い合わせください。
 日本耳鼻咽喉科学会専門医
日本耳鼻咽喉科学会専門医
日本めまい平衡医学会めまい相談医
横田 陽一
補聴器外来
難聴と認知症と補聴器
補聴器について
当院の補聴器外来について
いつから補聴器を使い始める?
補聴器外来診療時間 |
難聴と認知症と補聴器
- ヒトは言葉をもちいて会話をおこなっており、会話には聴こえが非常に重要です。
- 難聴は円滑な会話をさまたげ、認知症リスクの一つとされております。
(一般に約2倍 高度難聴者で5倍) - 補聴器は難聴に対する治療のひとつの手段です。認知症の進行予防に期待が持たれています。
補聴器について
- 聞こえが悪くなった時に、はっきりと聞くための医療機器で、集音器、助聴器などとは異なります。
- 補聴器は近視・乱視者に対するメガネのように簡単には適合しません。
本人の“慣れ”と専門の技能者による丁寧な調整が必要です。 - まずは補聴器相談医、耳鼻咽喉科専門医に受診し、補聴器販売店を紹介してもらうことを
日本耳鼻咽喉科学会は奨めております。
当院の補聴器外来について
- まず、耳鼻いんこう科一般外来にて難聴の診察、“通常の聴力検査”をおこないます。
薬や処置、手術で治る疾患は補聴器は不要です。 - つぎに補聴器がうまくつかえるか判断するため、“ことばの聴力検査”をおこないます。
- 予約制で補聴器外来に受診していただきます。
①“テクノエイド協会認定補聴器技能者”による補聴器の装用(フィッティング)をおこないます。
②補聴器適合検査をおこないます。
③補聴器を貸出し、自宅等にて使って(試聴して)いただきます。
④ ①~③を繰り返し補聴器を購入するか否か決定します。
⑤高度難聴者に対しては身体障害申請による補助を利用することもあります。 - 医療費控除が受けられる可能性があります。(補聴器相談医からの紹介がある場合に限り)
いつから補聴器を使い始める?
- 軽度難聴から補聴器を使用可能ですが“中等度難聴”が最も効果的といわれています。
(平均聴力40~70dB、最高語音明瞭度60%以上) - 軽度難聴では補聴器の効果をあまり実感できないことが多いです。
- 高度難聴以上では中等度難聴ほど補聴器の効果がありませんが、補聴器がないと会話ができず、
ほぼ必須となります。 - 高度難聴以上で補聴器によるききとりが不十分な場合は、人工内耳手術を勧めることがあります。

補聴器外来診療時間 〔毎週火曜日 13:30~16:30〕
- 完全予約制です。はじめての方は、まず耳鼻咽喉科一般外来を受診してください。
- 認定補聴器技能者による調整と、適合検査、試聴のための貸出をおこなっております。
- 詳細はお問い合わせください。
 日本耳鼻咽喉科学会専門医
日本耳鼻咽喉科学会専門医
同 補聴器相談医
横田 陽一
睡眠時無呼吸外来
睡眠時無呼吸症とは
睡眠時無呼吸症の合併症
睡眠時無呼吸症の診断
睡眠時無呼吸症の治療
オンラインCPAP診療
どのようなひとが受診したらよい?
睡眠時無呼吸外来診療時間 |
睡眠時無呼吸症とは
- 睡眠時無呼吸症は眠っている間に何度も呼吸が止まる(10秒以上)病気です。
- 脳の疾患による中枢性睡眠時無呼吸症と、鼻やのどの狭さが原因となる閉塞性睡眠時無呼吸症に大きく分けられます。
後者の閉塞性睡眠時無呼吸症が圧倒的に多く、人口の3%以上の方が罹患していると考えられています。
幼児では扁桃・アデノイド肥大が、青壮年では肥満が、高齢者では加齢現象による気道狭窄がいびき・無呼吸の原因となります。 - また日本人は欧米人に比べて顎が小さく、やせていても睡眠時無呼吸症になりやすいといわれています。

睡眠時無呼吸症の合併症
- その1(熟眠障害):睡眠中に繰り返す無呼吸により熟眠がさまたげられ睡眠不足になります。
- その2(内臓への影響):睡眠中の酸素不足より高血圧、糖尿病、高脂血症などの生活習慣病に
関係し、さらには脳梗塞や心筋梗塞などの発症確率が上昇するといわれております。

睡眠時無呼吸症の診断
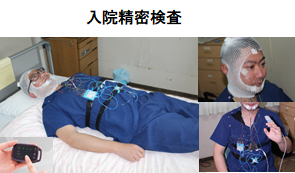
- 診察室では問診、身長・体重測定、のどの内視鏡検査をおこないます。
- 睡眠中の無呼吸を計測するため検査機器の貸し出しおよび検査入院を行っております。
- 検査の難しいお子さんは寝ている状況を動画撮影して持参いただくのも一つの方法です。
- 1時間あたりの無呼吸および低呼吸の回数を“AHI”という数値で表します。
 AHIが20以上の中等症は治療が必要です。
AHIが20以上の中等症は治療が必要です。
睡眠時無呼吸症の治療
- 無呼吸の原因別に治療をおこないます。
- 小児の睡眠時無呼吸はほとんどの場合、アデノイド・扁桃の肥大によるもので手術治療を行います。
- 成人で肥満が原因の場合は減量を行うことが根本的治療になります。
- 中等症以上の睡眠時無呼吸で根本的治療が難しい場合は“CPAP療法”という治療を行います。
これは寝る前に鼻に呼吸器を装着し寝ている間の呼吸補助を行うものです。 - CPAP療法の有効性は非常に高いですが、手術や減量と異なり根本的治療ではないため
継続して行うことが非常に重要です。

オンラインCPAP診療
- CPAP治療は自宅に設置します。毎日の使用と月1回の定期通院が必要です。
- CPAP機器が毎日の治療状況を自動的に送信するため、診察時に毎月の治療状況がわかります。
- 症状が安定し、継続して治療ができている方はオンラインCPAP診療が可能です。
- 2~3カ月に1回の受診とオンライン通話を組み合わせて診療を行います。
例1) 当月:病院受診 次月:オンライン通話 次々月:オンライン通話 (以後繰り返し)
例2) 当月:病院受診 次月:オンライン通話 (以後繰り返し)
どのようなひとが受診したらよい?
以下の項目で4項目以上あてはまる方は睡眠時無呼吸症の
可能性があり受診をお勧めします。
□ 周囲の人から、いびきをかいていることを指摘されたことがある。
□ 夜中に何度も目が覚めトイレに行ってしまう。
□ 朝に目が覚めると、喉が渇いている。
□ 十分に眠ったはずなのに、朝起きても疲れが取れていない。
□ 日中の眠気がひどい。
□ お酒を飲む機会が多く、いつもついつい飲みすぎてしまう。
□ 肥満体型で、おなか周り(おへその高さ)が男性で85cm、女性で90cmを超えている。
□ 首が太くて姿勢が悪い。
□ 下あごが小さくて歯ならびが悪い。
□ アレルギー性鼻炎(鼻づまり)などの鼻の病気や、アデノイド、扁桃肥大など喉の病気がある。
※塩見利明ほか. 睡眠医療 2017; 11(2); 245-248.“スノーラー自己テスト”から抜粋
睡眠時無呼吸外来診療時間 〔毎週木曜日 14:30~16:30〕
- 予約制です。
- いびき、睡眠時無呼吸症の診察および検査。CPAP療法をはじめ各種治療
- CPAP療法の定期通院については耳鼻いんこう科一般外来でも対応しております。
- オンラインによるCPAP診療もおこなっております。
- 詳細はお問い合わせください。
 日本耳鼻咽喉科学会専門医
日本耳鼻咽喉科学会専門医
日本気管食道科学会専門医
横田 陽一